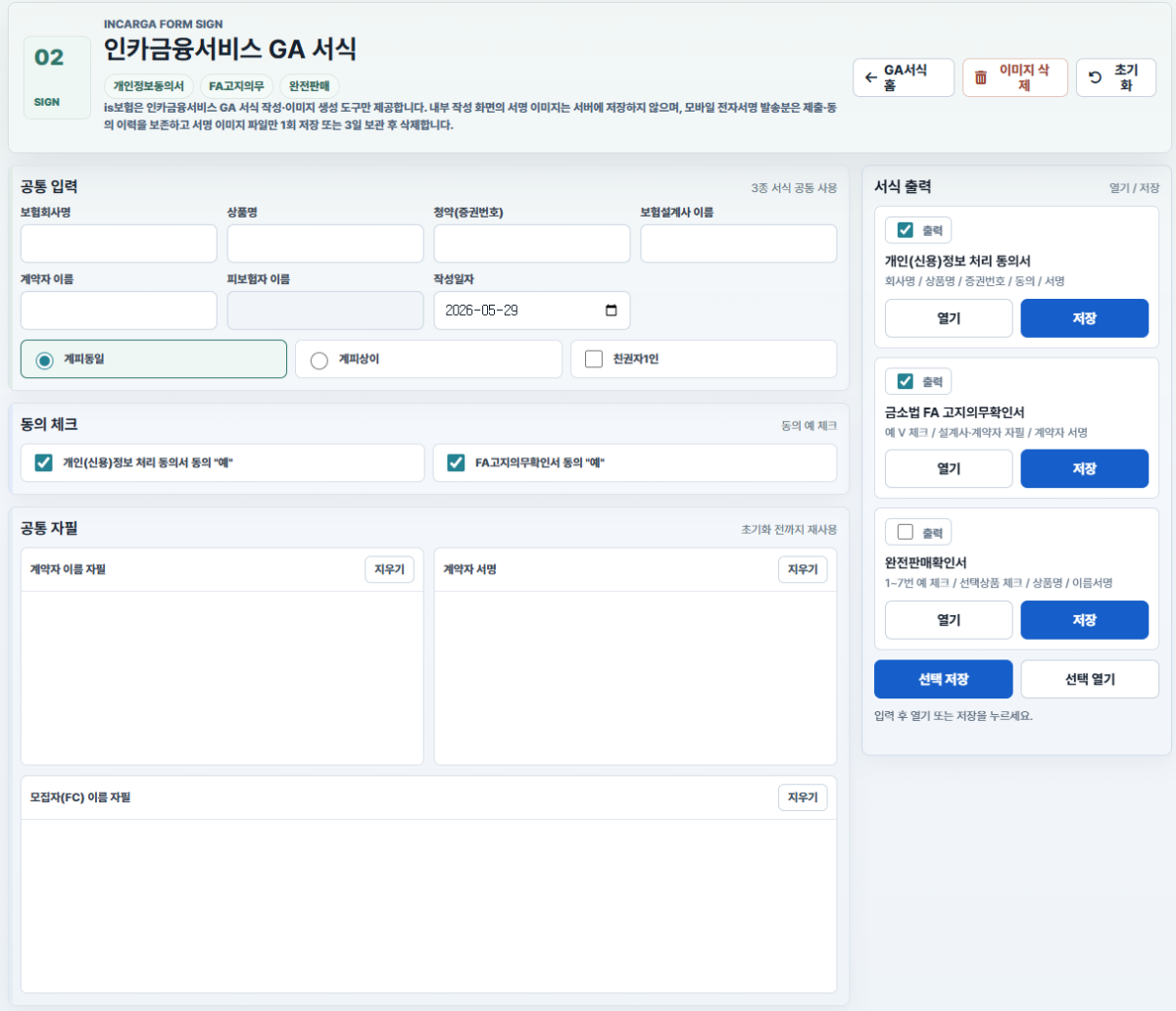
자궁경부의 이형성증 CIN의 경우 CIN1 양성종양 CIN2 상피내암 분류 CIN3 악성신생물 ???
1. 보상 사례 개요
고객이 자궁경부 이형성증(CIN1~2) 진단을 받고 보험금 청구를 문의한 사례다. 배경은 출산 후 면역 저하와 관련된 증상(배 통증, 출혈)으로 병원을 방문해 punch biopsy 검사를 실시한 후, mild and focal moderate dysplasia(squamous intraepithelial lesion; CIN1-2)와 HPV 감염(Koilocytotic atypia)이 확인된 상황이다. 진단 코드는 N879(상세불명의 자궁경부의 이형성)으로, 후속 추적 관찰(F/U)이 예정
보험 약관상 보장 범위는 암진단비와 치료비 지원 특약으로, 일반적으로 악성신생물(암) 또는 상피내암으로 확진된 경우에 지급된다. 실손의료보험은 진료비 실비 보상이 가능하나, 암 관련 특약은 조직검사 결과에 따라 상피내암 이상으로 분류될 때 적용된다.
쟁점이 되는 핵심 사항은 CIN 등급에 따른 질병 분류다. CIN1은 양성종양으로 보상 대상에서 제외되기 쉽고, CIN2는 상피내암 여부가 불확실해 보상 가능성이 엇갈리며, CIN3은 악성신생물로 인정될 수 있다. 검사 결과지만으로 청구가 가능한지, 추가 진단서 필요성, 그리고 재발 우려 시 보상 범위가 주요 쟁점이다.
2. 다수 의견 및 전문가 조언
카페와 커뮤니티에서 수집된 의견을 종합하면, 대부분의 응답자가 실손보험 청구는 가능하나 암진단비는 CIN2 수준에서 거부될 가능성이 높다고 본다. 보험업계 종사자들의 의견에 따르면, CIN1은 저등급 이형성으로 양성종양 분류되어 보상 제외가 일반적이며, CIN2는 HSIL(High-grade Squamous Intraepithelial Lesion)과 연계되어 상피내암으로 볼 여지가 있지만, 침윤 여부 확인이 불확실해 약관상 '암' 요건 미달로 판단된다. CIN3부터는 상피 아래 침윤이 확인되어 악성신생물로 인정되는 경우가 많다.
전문적 조언으로는, 통계청 질병 분류 기준을 인용해 CIN1/CIN2는 양성종양, CIN3는 제자리암으로 구분된다는 점이 강조된다. 업계 전문가들은 "조직검사 결과지가 핵심 증빙이지만, 세포 수준(HSIL)과 조직 수준(CIN) 구분을 명확히 해야 하며, CIN2는 LSIL과 HSIL 혼재 가능성으로 보상 불확실"이라고 조언한다. 일반 의견은 "초기 단계라 불안하지만, 추적 관찰 후 재검사로 등급 상향 시 재청구 고려"로, 감정적 지지가 많으나 실무적으로는 보수적 접근을 권고한다.
3. 청구 절차 및 필요 서류
청구를 위한 필요 서류 목록은 다음과 같다: ① 진단서(질병명, 코드, CIN 등급 명시), ② 조직검사 결과지(punch biopsy 보고서), ③ HPV 검사 결과(필요 시), ④ 진료비 영수증(실손 적용 시), ⑤ 초진 차트 사본(초기 증상 기록).
청구 절차는 단계별로 안내한다. 첫째, 병원에서 진단서와 검사 결과지 발급 요청(기존 병원 또는 전원 병원). 둘째, 보험사 앱/웹/지점 통해 청구 접수(온라인 추천으로 신속). 셋째, 보험사 심사(7~14일 소요, 추가 서류 요청 가능). 넷째, 지급 결정 통보(실손은 빠름, 암진단비는 상세 검토).
서류 준비 시 주의사항: 검사 결과지만으로는 불충분할 수 있으니 진단서 필수 확보. N코드(양성 이형성) 적시 시 보상 거부 위험이 크므로, 의사에게 CIN 등급과 암 가능성 언급 요청. 다른 병원 전원 시 이전 결과지 첨부해 일관성 유지. 개인정보 보호를 위해 청구 시 가족 통지 여부 확인(계약자 가족 보험의 경우 통지 의무).
4. 보상 가능성 평가
약관상 보상 요건은 '악성신생물' 또는 '상피내암' 확진으로, CIN1~2는 양성종양으로 분류되어 미충족 가능성이 높다. 실손보험은 진료비(검사비 등) 지급이 용이하나, 암 특약은 CIN3 이상 침윤 확인 시에 한정. 유사 판례 분석에서, 통계청 기준에 따라 CIN2 HSIL 사례 중 일부는 상피내암으로 인정되어 지급된 선례가 있으나, 대부분 CIN1-2는 거부(보험심사위원회 결정 참조). 예를 들어, HPV 동반 CIN2 청구에서 침윤 불확실 시 양성으로 판정된 사례가 다수.
보상 거부 가능성이 있는 요소는 ① 등급 불명확( CIN1-2 혼재), ② 증빙 부족(진단서 미발급), ③ 재발 우려만으로는 예방적 보상 불가. 그러나 후속 F/U에서 CIN3 상향 시 재청구 가능성(기존 가입 유지 시)이 열린다. 전체적으로 보상 확률은 실손 80% 이상, 암진단비 20% 미만으로 평가된다.
5. FC 실무 대응 가이드
고객에게 제공할 조언: "초기 이형성증은 불안하지만, CIN2는 추적 관찰이 표준 치료이니 정기 검진 강조. 실손 청구부터 안내하고, 암 특약은 추가 검사 후 재평가 제안." 보험사와 협의 시 전략: 청구 접수 전 내부 사전 상담으로 약관 해석 확인, CIN 등급 증빙 강조하며 "HSIL 연계 상피내암 주장"으로 협상. 분쟁 발생 시 해결 방안: 보험사 이의제기(서면 제출, 30일 내 응답), 필요 시 보험심사위원회 중재 신청(무료, 온라인 접수).
금융감독원 민원 제기 절차: 첫째, 보험사 최종 거부 후 3개월 내 민원 접수(금감원 홈페이지 또는 전화 1332). 둘째, 증빙 서류(청구서, 거부 사유) 첨부. 셋째, 조정 결정(60일 내, 강제력 없음). FC는 고객 동반 상담으로 신뢰 구축, 유사 사례 공유하며 "재발 대비 가입 유지" 권유. 실무적으로 보수적 안내가 핵심이다.
📌 원본 문서: text_text_6914065bdcbab1.93102109.txt
⚙️ 변환 방식: AI 자동 변환